糖尿病、内分泌疾患の診断・治療を行なっています。
診療科目/糖尿病内分泌内科
腎臓内科などとの連携により総合的に診療
診療科・診療センター
糖尿病内分泌内科
D棟1F
腎臓内科などとの連携により総合的に診療
診療科・診療センター
糖尿病内分泌内科
D棟1F
診療科目/糖尿病内分泌内科
糖尿病、内分泌疾患の診断・治療を行なっています。
主な対象疾患
糖尿病(1型・2型)、甲状腺疾患(バセドウ病や橋本病)、副腎疾患、骨粗しょう症、脂質異常症 など
糖尿病内分泌内科<対象疾患リスト>
ここでは副腎疾患である下記の3つをご紹介します。
クッシング症候群
クッシング症候群とは、副腎からのコルチゾールの分泌過剰により、様々な症状をきたす病気の総称です。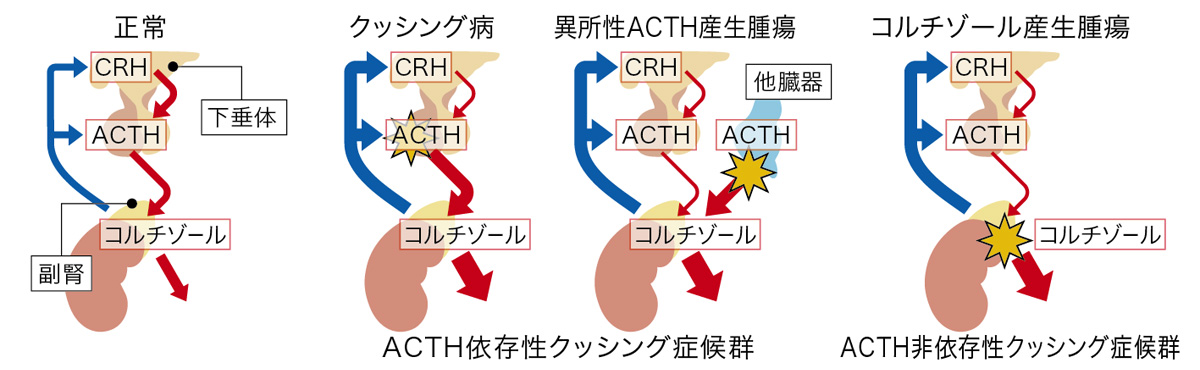
症状
症状としては、赤ら顔になる、顔が丸くなる満月様顔貌や体幹に脂肪の付きやすくなる中心性肥満など、外観で分かる症状のほか、筋力低下や高血圧、骨粗しょう症、月経の異常などが挙げられます。
治療
クッシング症候群の主な原因となる副腎皮質腺腫と呼ばれる腫瘍を手術で取り除くことが検討されます。
原発性アルドステロン症
原発性アルドステロン症は、アルドステロンというホルモンが過剰に分泌されることで高血圧が引き起こされる病気です。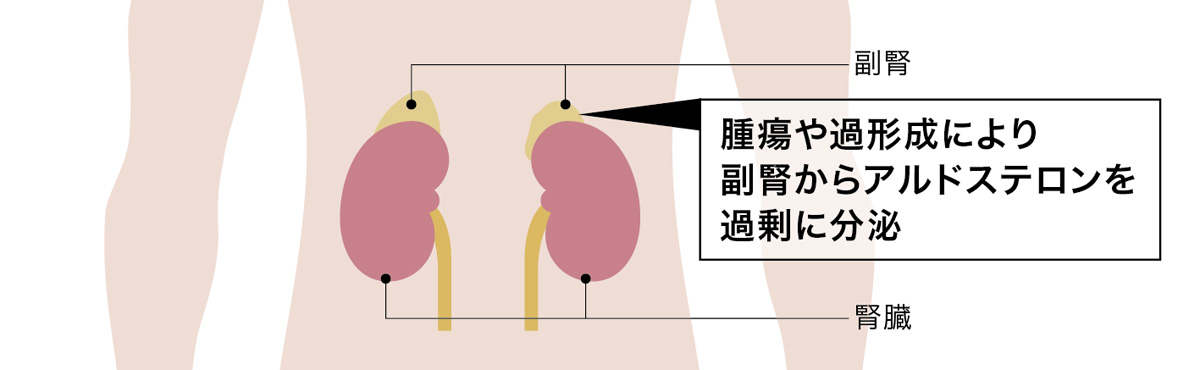
症状
アルドステロン値が高い場合には高血圧とカリウム濃度の低下が起こります。カリウム値が低下すると、脱力感やチクチク感、筋肉のけいれん等が生じます。
治療
腹腔鏡手術によって原因となる副腎の摘出か薬物療法があります。
褐色細胞腫
褐色細胞腫は、副腎のクロム親和性細胞に由来する腫瘍で、高血圧などの症状を引き起こす強力なホルモンのカテコラミンが過剰に作られる病気です。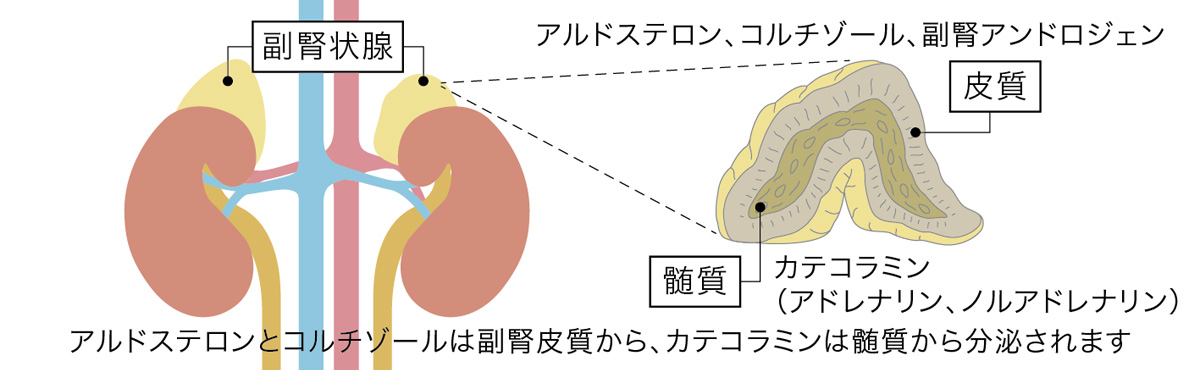
症状
症状の中でもっとも多いのが高血圧ですが、そのほかにも激しい動悸、汗を異常にかく、立ちくらみ、重度の頭痛など多くの症状がみられます。治療
治療には、腫瘍自体に対する手術治療(腫瘍摘出)とカテコラミン過剰症状に対する抗がん剤治療の2つがあります。
糖尿病、内分泌疾患に関することはぜひ当院にご相談ください。
